三叉神経痛
(さんさしんけいつう)
40歳〜70歳代に好発します。男性よりも女性に多く、特に60歳代に多い疾患です。年齢が高くなるにつれて発生率が高くなります。痛みは、顔面の片方に認められ同時に両側に認めれる事は稀です(5%)。鋭い痛みが片方の顔面に発作的に認められます。
昔は原因がわからないため治療がなく、激痛に悩まされた患者さんが多かったと記録に残っています。痛む部分を取り除いても(歯や頬の一部など)痛みは全く治まらなかったとも記録されています。次第に痛みにより食事がとれなくなり、精神的に追い詰められ自殺に追いやる「自殺病」とも言われたのが「三叉神経痛」です。
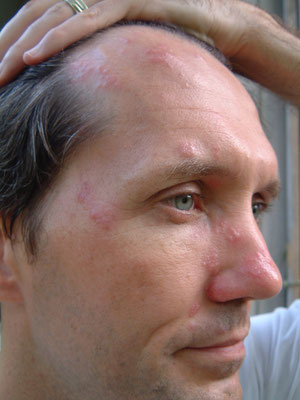
顔に強い痛みが走った?
左右どちらかの顔(顎は頬、歯など)に突然、激痛が走ります。虫歯もないの歯がとても痛かった、ぶつけたり赤くもなっていないのに頬が痛かった、眼には充血もなく瞼(まぶた)も腫れていないのに眼の周りが痛かった、などの自覚症状が認められた場合、三叉神経痛が疑われます。
1.三叉神経痛とは?
1)ごく簡単に説明をすると
2)三叉神経痛の定義
顔面に生じる針で刺すような発作性の鋭い、激しい痛みを言う。持続時間は短時間で、数秒から1分程度の痛みを認める。痛みは、三叉神経の知覚領域(前額部〜下顎部)に限られる。腫瘍や感染などの疾患による症候性三叉神経痛(二次性三叉神経痛)と明らかな原因となる疾患がない特発性三叉神経痛に大別される。
3)三叉神経痛の頻度
年間に人口10万人に対して5人位に発生、女性に多く認めます。三叉神経痛を有している人は、人口10万人に対して3000人程度と報告されています。
4)三叉神経痛の特徴
数秒から1分程度の痛みが多く、1回の痛みが数分以上続くことはありません。通常、疼痛誘発帯(刺激をすると痛みが再現される部位)があります。その部分の機械的刺激(歯磨き、化粧や洗顔、ひげ剃りなど)で痛みが、誘発されます。強い刺激よりも軽い接触程度の刺激の方が、痛みを誘発しやすい傾向にあります。特に多いのは、三叉神経第2領域(頬・鼻翼・唇の上・頬粘膜)や三叉神経第3領域(唇の下・歯・歯肉・顎)です。痛みは、睡眠中には出現しません。 症候性三叉神経痛(二次性三叉神経痛)の場合には、痛みの他に感覚障害を伴うことがあります。
あくびや歯と歯があたった程度、口や顎を少し動かすなどの軽度の刺激で痛みが出現します。また、ひげ剃りや洗顔、歯磨きなどの顔に接触する動作によっても痛みが出現します。外出時の風、扇風機やクーラーの風があたっただけでも同様です。
5)三叉神経痛の一般的な経過(痛み)
発作的な痛みが出現してから次第に頻度が増し日常生活に支障を来す場合と経過中に痛みが消失し治ったように思われる期間(寛解期)を認める場合とがあります。個人差がありますが、痛みが出現してから数週間から数ヶ月後に数ヶ月程度(長いと半年から1年)の寛解期が認められますのも特徴的な経過の一つです。
6)三叉神経痛の一般的な経過(治療)
① 内服治療を行っている経過で、痛みが消失したため内服を中止できる(寛解期の可能性も含む)。
② 内服治療を開始した後に、痛みの管理が行え長期間に渡り通院しながら経過をみることができる
③ 内服する薬を増量しないと痛みが管理できなくなり、極量を超えるか痛みの感るが不十分で手術を受ける。
④ 痛みの不安が強いためにすぐに手術を受ける患者さんや内服治療を開始しても痛みの不安から手術を受ける。
2.三叉神経痛と間違えられる疾患
(1)帯状疱疹
三叉神経痛(特発性三叉神経痛)と区別しなくてはいけない病気に、帯状疱疹(ヘルペスウイルス感染症)の後遺症があります。帯状疱疹は皮膚に痛みを伴う発疹ができる病気です(発疹が出現せず、治癒する場合もあります)。帯状疱疹が顔面に発症した治療終了後にしばらくしてから顔の痛みを認める事があります。帯状疱疹の初期(発疹が出現する前の時期)にも、同様に三叉神経痛を認める事があります。帯状疱疹後の三叉神経痛以外は、良く話を聞くと痛みの性質が三叉神経痛とは違っています。
(2)舌咽神経痛
舌咽神経痛は三叉神経痛と同様の痛みがのどの奥に起こります。特に物を飲み込んだときに痛みます。耳の奥、首の前方(のど付近)に痛みが走るように感じます。三叉神経痛に比べ稀ですが、三叉神経痛と区別する必要があります。
(3)顔面痛
歯科治療や鼻や顔面の手術、外傷による顔面の損傷により三叉神経の末梢性損傷による神経因性疼痛です(帯状疱疹も含まれます)。持続する痛みではあるが、熱中している作業や動作、集中している時は痛みを感じていない事が多い。
(4)顎関節症
歯並びやかみ合わせの問題、顎関節の軟骨変化などによる咀嚼筋(かみ合わせに関わる筋肉)や周囲の頬近傍の筋肉の強い緊張や炎症による場合は、時に三叉神経痛と鑑別し難い場合があります。
3.三叉神経痛の原因
1)ごく簡単に説明をすると
2)詳しくは、ホームページ内の「三叉神経痛の原因と診断」へ
3.三叉神経痛の診断
1)ごく簡単に説明をすると
2)詳しくは、ホームページ内の「三叉神経痛の原因と診断」へ
4.三叉神経痛の治療
三叉神経痛の診断後は、基本的には内服薬にて痛みの管理を行います。痛みに対する不安が強い場合、内服薬による副作用の出現、内服薬の量が適量を超える場合、手術を行う事が一般的です。
私の三叉神経痛の治療についてのコメントが新聞記事になりました。

2022年3月23日毎日新聞に、三叉神経痛の事やその治療、経過の見方など簡潔にコメントしました。
(1)内服による治療
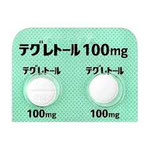
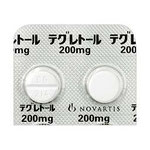
三叉神経痛が疑われた際には、テグレトールの内服を開始します。痛みの管理が十分に行える服薬量を確認して効果的な薬物利治療を行います。副作用や薬疹などが認められた場合には、内服治療を中断します。
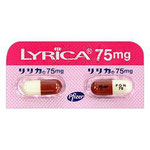
カルバマゼピン(商品名;テグレトール®/Tegretol)という主にてんかんの治療薬での内服で効果があります。痛みが完全に消失できなくでも緩和させる事が可能です(痛みが軽度~中等度の場合)。また、プレガバリン(商品名;リリカ/Lyrica)という神経が原因となる痛みに対して効果をもたらす治療薬もあります。帯状疱疹などの神経障害性疼痛に用いられましたが、三叉神経痛においても使用認可されました。薬の副作用(肝機能障害・めまい・ふらつき、重症になると全身の臓器の機能が悪くなるStevens-Johnson 症候群があります)、痛みの増悪に伴う薬の増量に限界が生じた場合は、内服治療の継続はできません。
(2)手術
内服による疼痛管理が十分に行えない場合や根治治療を希望される場合には、手術を行います。最も効果的な治療です。
詳しくは、当ホームページの「三叉神経痛の手術」と低侵襲を目的とした手術法「鍵穴手術」をご覧下さい。
(3)放射線治療
Cyberknife(サイバーナイフ)やγナイフなどの定位放射線治療機器による治療です。痛みの原因となっている三叉神経に集中的に放射線を照射する事により、機能を低下させる事により痛みを軽減させるもしくは消失させる事を期待した治療法です。治療効果の発現まで数ヶ月以上を要します。また、合併症として顔面の感覚障害(しびれや感覚鈍麻)が出現する事があります。
(4)神経ブロック
麻酔薬を注射する事で痛みをとる治療です。局所麻酔薬を注射して三叉神経に浸透させる事で痛みを消失させますが、麻酔の効果は一次的で持続はしません。そのことから、神経を破壊する薬物注射や焼灼する事による神経の破壊を目的とした高周波治療が神経ブロックの主となっています。この治療により1年から2年の持続効果が認められます。また、合併症としては顔面の麻痺やしびれが出現する事があります。
5.三叉神経痛の手術による治療効果
手術による痛みは、99%以上消失しています(他院での手術後の再発に対する手術症例は含まれておりません)。術後の痛みが、軽減したものの内服薬による痛みの管理を行いながら経過を見ている患者さんが、2人おられます。手術前の画像検査や痛みの性状や経過から、三叉神経根の血管圧迫ないしは捻転等の診断を正確に行う事が大切です。手術で治癒する症例への正確な判断が行できるためです。ほとんどの症例で手術直後から痛みが取れます。まれに 1〜2 週間かかることもあります。他施設で手術を行った患者さんが、症状改善が乏しいために相談に来られる事があります。中には、手術が不十分であったために再手術をして治療した経験も少なくありません。通常、入院期間は術後 1週間程度です。術後の経過を自宅で見たいと希望される場合は、患者さんの体調にもよりますが、術後3日程度で退院可能です。